-
Par medkey le 7 Août 2013 à 17:21
-------------------------------------------------------
BRONCHITE AIGUË DU SUJET SAIN
-------------------------------------------------------
Sémiologie:
- caractère saisonnier (hiver) et épidémique
- toux
- fièvre en général peu élevée (< 37.8°C)
- douleur thoracique bilatérale dessinant l'arbre bronchique
- expectoration muqueuse ou purulente (synonyme de nécrose de l'épithélium bronchique)
- auscultation: râle bronchiques ou normale ; avec absence de foyer auscultatoireAgents viraux: +++
- VRS
- influenzae
- para-influenzae
- rhinovirus
- adénovirusTraitement de sortie:
- paracétamol (antalgique et apyrétique)
- Rx Th si doute sur une éventuelle pneumoniePAS D'AINS !!!!
Disparition des symptômes sous 10 jours
-------------------------------------------------------
PNEUMONIE AIGUE COMMUNAUTAIRE
-------------------------------------------------------
8 signes suggestifs de pneumonie (≠ bronchite)
- fièvre élevée > 37,8 °C ≠ fébricule
- tachycardie > 100
- polypnée > 25
- douleur thoracique ≠ brulure rétrosternale
- absence d'infections des VAS
- présence d'un foyer auscultatoire ≠ râles bronchiques
- Rx Th: présence d'une opacité alvéolaire systématisée ou des opacités infiltratives uni ou bilatérales
- impression générale de gravitéPour les critères d'hospitalisation les valeurs seuils changent:
FC > 100 --> FC > 120
FR > 25 --> FR > 30
T° > 37,8 ---> T ≥ 40Faut-il hospitaliser ? si oui en conventionnel ou en USI-réa ?
Il existe 10 signes de gravité qui imposent l'hospitalisation d'emblée.
Sinon, il faut qu'il y ait 2 facteurs de risque de mortalité parmi les 14 pour imposer l'hospitalisation.Les plus difficiles à ne pas oublier sont:
- drépanocytose
- hospitalisation dans l'année
- antécédent de pneumonie bactérienneScore CRB65:
- C: Confusion
- R: FR ≥ 30
- B: PAS < 90 ou PAD ≤ 60
- 65: Age ≥ 65 ansSi score = 0 --> ambulatoire
Si score = 1 ou plus --> hospitalisationCritères devant faire envisager une orientation en soins intensifs ou en réanimation:
- Conséquence respiratoires de la pneumonie:
° Necessité d'une ventilation assistée (patient épuisé, non vigile, fortement encombré, hypoxémique malgré l'oxygénothérapie, en état de choc)
° FR > 30
° PaO2/FiO2 < 250
° Cyanose ou SpO2 < 90% sous O2
° Atteinte bilatérale ou multilobaire, ou progression radiographique de la pneumopathie (plus de 50% en 48H)- Conséquences systémiques de la pneumonie:
° PAS < 90 mmHg ou PAD < 60 mmHg
° Nécessité de vasopresseurs pendant plus de 4h
° Oligurie (débit urinaire < 20 mL/H) en l'absence d'explication
° Hypothermie (< 36°C)
° Autres défaillances organiques sévères- Anomalies métaboliques ou hématologiques:
° IRA nécessitant une dialyse
° Acidémie sévère pH < 7,30
° Thrombopénie < 100000/mm3
° CIVD
° Leucopénie < 4000/mm3NB: il y en a 5 à chaque fois
Le rapport PaO2/FiO2 est le rapport entre la pression partielle en oxygène dans le sang artériel divisé par la fraction d'oxygène de l'air inspiré. Il mesure les capacités d'oxygénation du poumon.
La pneumopathie à Streptocoque pneumoniae (pneumocoque)
Dans sa forme classique, elle réalise la PFLA (Pneumonie Franche Lobaire Aiguë)
Sémiologie:
- absence de caractère épidémique (pas de transmission interhumaine car c'est un commensal des VAS)
- sujet de plus de 40 ans ou co-morbidités associés
- début brutal ("quelques heures")
- toux avec expectoration rouillée
- fièvre élevée dès le 1er jour
- malaise général
- point douloureux thoracique
- hyperleucocytose à PNN
- radiologiquement "PFLA": opacité alvéolaire systématisé à segment, un lobe ou un poumon avec présence d'un bronchogramme aérien.Antibiologie: Sensible à tous les antibiotiques présentés dans la suite du cours à l'exception des macrolides. Cependant les PSPD (pneumocoques de sensiblité diminuée à la pénicilline) sont de plus en plus nombreux c'est pourquoi lorsqu'on traite par péniciliine, on donne de forte doses.
- En ambulatoire, chez le sujet jeune sans comorbidité, le traitement de référence est amoxicilline 3g/j.
- En ambulatoire, chez le sujet âgé ou chez le sujet avec comorbidité, le traitement de référence est amoxicilline - ac. clavulanique ou C3G (ROCEPHINE - ceftriaxone) ou FQAP (TAVANIC - lévofloxacine)
- En hospitalisation conventionnelle, quel que soit le sujet, le traitement de référence est amoxicilline 3g/j.Radiologie:
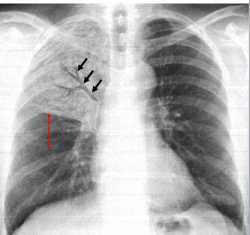
Radio typique d'une PFLA présentant:
- une opacité alvéolaire
- systématisé au lobe supérieur droit
- triangulaire à sommet hilaire
- limité par la petite scissure (la flèche rouge)
- non rétractile
- avec image de bronchogramme aérien (les trois flèches noires)PFLA avec opacité alvéolaire systématisé à la lingula*
La lingula est l'équivalent du lobe moyen sur le poumon gauche. Elle est composé de 2 segments pulmonaires (lingulaire supérieur et lingulaire inférieur) situés à la partie inférieur du lobe supérieur gauche.PFLA avec opacité alvéolaire systématisée segmentaire lobaire supérieure droite. Bien noter qu'ici seul un segment est touché et non tout le lobe.
La pneumopathie à Mycoplasma pneumoniae et Chlamydia pneumoniae
Sémiologie- caractère micro-épidémique (transmission interhumaine par inhalation de particules infectieuses)
- sujet de moins de 40 ans
- début progressif en 2 à 3 jours
- précession par une atteinte des VAS (rhinite, otite, pharyngite...)
- manifestations extra-respiratoires surtout pour le mycoplasme (myalgies, hépatite, agglutinine froide, rarement anémie hémolytique)
- absence d'amélioration par amoxicilline, amoxicilline-ac. clavulanique ou C3G
- radiologiquement: opacités infiltratives multifocalesRadiologie
SENSIBILITE DES GERMES FREQUENTS EN PNEUMOLOGIE
Remarque 1: On a à notre disposition 6 grandes classes d'antibiotiques:
- CLAMOXYL amoxicilline
- AUGMENTIN amoxicilline + acide clavulanique
- C3G: ROCEPHINE Ceftriaxone / CLAFORAN Céfotaxime
- Macrolides: ERYTRHOCINE Erythromycine / ZYTHROMAX Azythromycine / NAXY ou ZECLAR Clarithromycine / JOSACINE Josamycine
- Apparentés macrolides: KETEC télithromycine / PYOSTACINE pristinamycine
- FQAP: TAVANIC lévofloxacine / IZILOX moxifloxacine
On peut les regrouper pour ne former que 4 classes de même spectre.AMOXICILLINE Actif uniquement sur le pneumocoque AUGMENTIN (Amoxicilline + ac. clavulanique)
Céphalosporine de 3ème génération:
ROCEPHINE (Ceftriaxone)
CLAFORAN (Cefotaxime)Actifs uniquement sur le pneumocoque et sur H. influenzae Macrolides:
ERYTHROCINE (Erythromycine)
ZYTHROMAX (Azithromycine)
NAXY ou ZECLAR (Clarithromycine)
JOSACINE (Josamycine)Actifs uniquement sur les 3 germes atypiques:
- Chlamydia pneumoniae
- Mycoplasma pneumoniae
- Legionella pneumophilaFQAP:
TAVANIC (Lévofloxacine)
IZILOX (Moxifloxacine)
Apparentés macrolides:
KETEC (télithromycine)
PYOSTACINE (pristinamycine)BAZOUKA !!! Actifs sur tout. Remarque 2: Les C3G sont toujours prescrites en 1ère intention, jamais en seconde.
Remarque 3: La FQAP IZILOX (moxifloxacine) n'est prescrite que si aucun autre antibiotique ne peut être utilisé
PRISE EN CHARGE D'UNE PAC EN VILLE
Sujet jeune et sans comorbidité
Suspicion de pneumocoque:
En 1ère intention, AMOXICILLINE 3G/J
Si inefficacité du traitement à 72H, il ne s'agit pas du pneumocoque mais d'un germe atypique (C. pneumoniae, M pneumoniae, L. pneumophia) ou de H. influenzae.
- MACROLIDE
- Apparentés macrolide (pristinamycine, télithromycine)
- FQAP
En cas de second échec --> hospitalisation + ré-évaluation
Attention le MACROLIDE n'est pas efficace sur H. influenzae, les autres le sont.Doute entre pneumocoque et germe atypique:
Il y a 2 manières de procéder..
Méthode 1: on cible le pneumocoque puis si échec à 72h on cible les germes atypiques, puis si nouvel échec --> hospitalisation + ré-évaluation. C'est exactement la même méthode que précédemment.
Méthode 2: on cible directement le pneumocoque et les germes atypiques par apparentés macrolides (pristinamycine et télithromycine)Suspicion de germe atypique En 1ère intention, MACROLIDE
Si inefficacité du traitement à 72H, il ne s'agit pas d'un germe atypique mais du pneumocoque ou d'H. influenzae.
- Amoxiciline
- Apparentés macrolides (pristinamycine ou télithromycine)
- FQAP
(Le seul problème de l'amoxicilline est qu'elle ne couvre pas H. influenzae)Sujet avec comorbidités ou sujet âgé en ambulatoire (hors institution)
En 1ère intention:
- Amoxicilline + acide clavulanique
- C3G
- FQAPSi échec --> hospitalisation
 votre commentaire
votre commentaire
-
Par medkey le 4 Août 2013 à 11:40
Dossiers
Dossier 2 - page 15 - Mes premiers dossiers cliniques
Dossier 5 - page 41 - Mes premiers dossiers cliniquesPMZ
Atopie
Mesure du Peak-Flow à l'examen clinique
Oberservance du traitement
Recherche des facteurs étiologiques et aggravants
Bilan allergologique
Vaccination grippale
EFR tous les ans
Education thérapeutiquePhysiopathologie
Terrain atopique
Hyperéactivité bronchique
Oèdeme de la paroi bronchique
Bronchoconstriction des muscles lisses
Hypersécrétion bronchiqueCrise d'asthme typique
- généralement nocture, réveillant le malade et imposant l'orthopnée
- de quelques minutes à plusieurs heures
- dyspnée expiratoire sifflante
- sibilants à l'auscultation
- baisse du DEP (peak-flow)
- la toux survient secondairement avec émission de crachats de Laënnec
- calmée par l'inhalation de bêta-2-mimétiques ou spontanément résolutive
- caractère répétitifLe diagnostic de crise d'asthme ne pose aucun problème: dyspnée expiratoire sifflante avec sibilants à l'auscultation, peak-flow abaissé et réversibilité sous bêta-2-mimétiques.
Penser à l'asthme
- âge compatible
- terrain atopique
- caractère saisonnier
- caractères de la crise d'asthme typique
- moins évocateur, en dehors des crises d'asthme:
oppression thoracique
gêne nocturne
dyspnée ou toux à l'effort
Triade de Fernand Widal:
- intolérance à l'aspirine
- asthme
- polypose nasosinusienne10 critères d'un asthme aigu grave
- dyspnée de repos, penché en avant
- parle avec des mots
- état neurologique agité
- FR > 25
- mise en jeu des muscles respiratoires accessoires
- sibilants bruyants
- FC > 120
- DEP < 50% du DEP théorique (ou 100 mL/min chez l'adulte)
- PaO2 < 60 mmHg et PaCO2 > 45 mmHg
- SpO2 < 90 %13 facteurs de risque d'asthme aigu grave (et de mort par asthme)
- condition socio-économiques défavorables
- comorbidités, en particulier psychiatriques
- adolescent et sujet âgé
- antécédent d'asthme "presque fatal" ou de séjour en réanimation pour asthme
- VEMS < 40% de la théorique
- Degré de reversibilité sous bêta-2-mimétiques > 50%
- Visites fréquentes aux urgences, ou chez le médecin généraliste ou hospitalisations itératives
- Patients "mauvais percepteurs" de leur obstruction bronchique
- Consommation tabagique > 20 PA
- Mauvaise observance et/ou déni de la maladie
- Utilisation de 3 médicaments ou plus pour l'asthme
- Arrêt de la corticothérapie oral dans les 3 mois
- Intolérance à l'aspirineDiagnostic d'asthme
EFR
Courbe débit-volume concave vers le haut
TVO: Rapport de Tiffeneau VEMS mesuré / CV mesuré < 70 %
Réversibilité aux bronchodilatateurs: CV augmente de 12% et de 200 mL minimum
S'il n'y a pas de TVO initialement, on fait un test d'hyperréactivité bronchique à la métacholine: baisse de plus de 15% du VEMS.Faire systématiquement une Rx Th pour éliminer une autre cause, un bilan allergologique (interrogatoire + prick-test)
Asthme allergique
Hyperéosinophilie IgE Totaux élevés
--> dosage IgE spécifique et sérologie aspergillaire pour diagnostic d'ABPADiagnostic différentiel d'une dyspnée sifflante
Cardio-vasculaire: insuffisance cardiaque gauche (pseudo-asthme cardiaque)
Tumoral: tumeur trachéo-bronchique maligne et bénigne
Inflammatoire et dysimmunitaire:
- sténose trachéale post-intubation ou trachéotomie
- poumon éosinophiles
- bronchiolites
Congénitales:
- mucoviscidose
- dyskinésie cilliaire
Fonctionnelles et autres:
- BPCO
- corps étranger
- dysfonction des cordes vocales
- syndrome d'hyperventilation
- asthme hyperéosinophilique: aspergillose bronchique alergique (ABPA), vascularite de Churg et Strauss** doser les IgE totaux, IgE spécifiques, faire la sérologie aspergillaire et doser les ANCA
Facteurs étiologiques et/ou d'aggravation à rechercher à l'interrogatoire
OBSERVANCE DU TRAITEMENT:
- vérifier que le patient prend son traitement
- ... et correctementCARACTERE HEREDITAIRE
exposition à des allergènes:
° terrain atopique: eczéma, rhinite...
° pneumallergènes (acariens, pollens, phanères animales, blattes, moisissures)
° allergie alimentaire
exposition à des iritants respiratoires (hors allergènes):
° tabagisme actif ou passif
° ménage
° travaux
° pollution
° professions concernées: boulanger, coiffeur, métiers de santé, peintres, travailleur du bois et agents d'entretien.
médicaments:
° AINS / Aspirine
° ß-bloquants
irritation des VAS:
° rhinite chronique
° syndrome de Widal: asthme / intolérance à l'aspirine / polypose nasosinusienne
infections respiratoires:
° infections virales ORL
° grippe (mais prévention par vaccin)
facteur hormonal
° adolescence et âge avancé
° phase pré-menstruelle
facteur psychologique
RGO
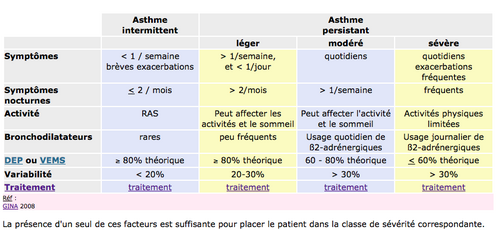
obésitéSevérité de l'asthme
Conférence GINA 2008
L'asthme intermittent ne nécessite pas de traitement de fond: seulement un ß2-mimétique à la demande.
Palier de traitement de l'asthme
Quelque soit le palier, le traitement de l'asthme comprend un ß2-mimétique d'action rapide à la demande.
Selon le pallier, le traitement est différent- pallier 1: pas de traitement de fond
- pallier 2: corticoïde inhalé à faible dose
- pallier 3: corticoïde inhalé à faible dose + ß2 mimétique longue durée d'action
- pallier 4: corticoïde inhalé à moy/forte dose + ß2LA + Antileucotriène ou Théophylline
- pallier 5: corticoïdes systémiques + anti-IgECritères de contrôle de l'asthme
CONTROLE TOTAL SI TOUS LES CRITERES SUIVANTS SONT RESPECTES
- symptômes diurnes ≤ 2 semaines
- limitation des actives aucune
- symptômes nocturnes / réveils aucuns
- utilisation de ß2AR ≤ 2 semaines
- fonction respiratoire VEMS ou DEP ≥ 80 %
- exacerbation aucuneBases du traitement de l'asthme (en dehors de la crise)
NE JAMAIS OUBLIER DE PARLER DE L'EDUCATION THERAPEUTIQUE + EVICTION DES FACTEURS ETIOLOGIQUES ET AGRAVANTS
Les anticholinergiques
ATROVENT (Ipratropium): courte durée d'action
/////////
SPIRIVA (Tiotropium): longue durée d'actionLes bêta-2-mimétiques
VENTOLINE ou AIROMIR (Salbutamol): courte durée d'action
BRICANYL (Terbutaline): courte durée d'action
///////////
FORMOAIR (Formotérol): longue durée d'action
SEREVENT (Salmétérol): longue durée d'actionLes corticoïdes inhalées non associésBECOTIDE (béclaméthasone)
PULMICORT (budésonide)
FLIXOTIDE (fluticasone)Association bêta-2-mimétique de longue durée d'action + corticoïde inhalé SERETIDE ou SYMBICORT
Corticoïdes systémiques
CORTANSYL (Prednisone)
SOLUPRED (Prednisolone)
MEDROL (Méthylprednisolone)Traitement de la crise d'asthme
Crise légère: bronchodilatateur ß2 mimétique à courte durée d'action en spray, 2 à 8 bouffées, à répéter toutes les 20 minutes jusqu'à disparition des symptômes cliniques.
Crise sévère: HOSPITALISATION + URGENCE THERAPEUTIQUE
- bronchodilatateur ß2 mimétique, salbutamol, en aérosol, 5 mg, 3 x pendant la 1ère heure, puis toutes les 3h. Possibilité de passer par voie parentérale si innefficace. Possibilité d'ajouter un anticholinergique de courte durée d'action.
- oxygénothérapie
- corticothérapie per os ou parentérale (même efficacité): prednisone ou prednisolone 1 mg/kg/24h chez l'adulte, 2 mg/kg/24h chez l'enfant
- possibilité d'administrer du sulfate de magnésium
- surveillance clinique de tous les critères d'évaluation d'une crise d'asthme (cf. plus haut) + kaliémie avec supplémentation potassique si nécessaire
* commencer l'administration des produits au domicile en attendant le transport médicaliséL'adrénaline n'est utilisée que pour les crises d'asthme avec choc anaphylactique.
Education thérapeutique
Recommandation ANAES
Comprendre la physiopathologie de l'asthmeEtre capable d'évaluer son asthme
Connaître les signes précurseurs d'une crise d'asthme
Savoir mesurer son DEP
Comprendre les mécanismes d'action des traitements
Comprendre la différence entre traitement de fond et traitement de crise
Maîtriser les techniques de prise des médicaments inhalés
Repérer et évincer les facteurs aggravants et étiologiques (pollution, allergènes, tabac, médicaments, obésité...)Faire une observation sur l'asthme
A l'interrogatoire1. Rechercher des éléments en faveur de crise d'ashtme typique
2. Rechercher des éléments (en dehors des crises d'asthme
3. Rechercher des facteurs étiologiques et favorisants
4. Classer la crise d'ashtme en sévéritéA l'examen physique
Recherche toutes les caractéristiques de la crise aigue grave
Entre les crises l'examen est normal votre commentaire
votre commentaire Suivre le flux RSS des articles de cette rubrique
Suivre le flux RSS des articles de cette rubrique Suivre le flux RSS des commentaires de cette rubrique
Suivre le flux RSS des commentaires de cette rubrique